Zdravá nehtová ploténka je vždy průhledná, bezbarvá a její povrch je hladký. Totiž díky kapilárám umístěným pod nehtovou ploténkou, které skrz ni prosvítají, působí růžově. Ale z nějakého důvodu se někdy v tloušťce nehtu začnou objevovat bílé nebo žluté skvrny, které, jak se zvětšují, mají podobu podélných rýh. Pomalu se pohybují od volného okraje ke kůžičce a postupně získají okrově žlutou barvu. Plísňové poškození nehtů. Vzájemně se spojují a zvětšují se a jsou schopny zachytit celou nehtovou ploténku až po zadní nehtový záhyb. Vlivem vzniku zrohovatělých hmot v oblasti nehtového lůžka nehet zesílí, volný okraj nehtu se může oddělit od nehtového lůžka. Brzy lesk nehtu zmizí a volný okraj se stane zubatým. U některých pacientů se nehtová ploténka může oddělit od lůžka a odhalit sbírku rozpadajících se zrohovatělých hmot. Barva postižených nehtových plotének se liší od žlutohnědé po šedou.
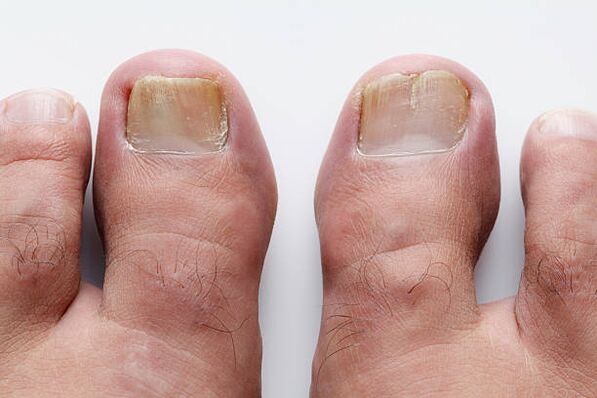
Všechny popsané změny se nejčastěji vyskytují u onychomykózy. Tento termín se objevil v roce 1854 a označoval léze nehtů způsobené patogenními houbami. Onychomykóza je poměrně časté onemocnění nehtů; vyskytuje se u 10–20 % lidí. Plísňové infekce nohou jsou častější v zemích s chladným klimatem. Nepohodlné a těsné boty však příznivě vytvářejí podmínky pro rozvoj infekce bez ohledu na klimatické podmínky. Riziko onemocnění onychomykózou se zvyšuje s věkem, takže onychomykóza je častěji pozorována u starších lidí. Zdrojem plísňových infekcí jsou bazény, tělocvičny, společné sprchy, vany, šatny, ubytovny, nepohodlná obuv, která stlačuje nohu, arteriální nebo žilní nedostatečnost, imunodeficience, diabetes mellitus. A samozřejmě se můžete nakazit v pedikérském nebo manikúrním salonu. Onychomykóza rukou, zejména způsobená kvasinkovitými plísněmi, je častější u žen, které drží ruce delší dobu ve vodě nebo mýdlové vodě nebo pracují s cukry, mléčnými výrobky nebo antibiotiky.
Ve většině případů jsou nehty postiženy dermatofyty, poměrně často kvasinkovitými houbami a méně často plísněmi. Hlavními původci onychomykózy jsou dermatofytické houby. Jejich podíl tvoří až 90 % z celkové masy mykotických infekcí. Nejčastějšími patogeny onychomykózy jsou T. rubrum (asi 80 % případů) a T. mentagrophytes var. Interdigitale (10-20%). Zpravidla nejprve ovlivňují prostory mezi prsty a poté samotné nehty. Proto je důležité předcházet infekci kůže. Kandidóza se může nakazit kontaktem s potravinami bohatými na sacharidy. Také plísňové houby žijí v půdě, proto je původce plísňové onychomykózy ve vnějším prostředí a často se uchytí na již změněný nehet. Mnoho vědců se domnívá, že tato nemoc je méně nakažlivá.
Klinické dělení onychomykózy je spojeno s možnou cestou průniku houby do nehtu. Rozlišuje se distální laterální subunguální, bílá povrchová, proximální subunguální a totální dystrofická onychomykóza. Nejčastěji se patogenní houby usazují v subunguálním prostoru. Odtud jsou schopny proniknout do nehtového lůžka. Pod vlivem dermatofytů produkují epiteliální buňky nehtového lůžka měkký keratin, který při nahromadění nadzvedává nehtovou ploténku. Hyperkeratóza je charakterizována bělavou barvou léze. Měkký keratin podporuje růst plísní – vzniká začarovaný kruh. Nehtová ploténka tvořená tvrdým keratinem se zprvu nemění, později však dermatofyty vytvoří vzduchovou síť tunelů a poté, co se tato síť dostatečně zhojní, nehet ztrácí svou průhlednost. Často se infekce šíří podél podélných rýh nehtu. Infekce matrice - růstové zóny - houbami vyvolává různé dystrofické změny na nehtu.
Rubromykóza (způsobená T. rubrum) postihuje nehty na nohou a často i na rukou. Více než 90 % pacientů pociťuje zvýšenou suchost a zvýšenou keratinizaci pokožky rukou a nohou. Při zachování jejich tvaru a velikosti se nehtové ploténky mohou pokrýt skvrnami a pruhy bílé nebo žluté barvy. S tímto onemocněním nejsou spojeny žádné nepohodlí a pacienti tyto změny ne vždy zaznamenají (normotrofní typ). U hypertrofického typu je možné výrazné ztluštění nehtových plotének v důsledku nahromadění rohovitých hmot pod nimi. Stávají se matné a snadno se drolí. Při takových změnách nehtových plotének si pacienti při chůzi často stěžují na bolest v prstech u nohou vymačkaných botami. Nehty s rubromykózou výrazně zesílí a zakřiví, připomínají ptačí drápy (mykotická onychogryfóza). Při onycholytickém typu léze se nehtové ploténky ztenčují a často, již na začátku procesu, se oddělují od nehtového lůžka na straně volného okraje. Oddělená část zmatní a často získá špinavě šedou barvu. Proximální část nehtu, zejména ta, která se nachází blíže lunule, si po dlouhou dobu zachovává svou přirozenou barvu. Na exponovaných místech nehtového lůžka se tvoří vrstvy hyperkeratotických spíše sypkých hmot.
Atletická noha se často vyvíjí u pacientů s nadměrným pocením nohou. Atletická noha nejčastěji začíná na straně volného nebo laterálního okraje prvního nebo pátého prstu. Původce mykózy nohou (T. mentagrophytes var. interdigitale) je jedním z nejagresivnějších houbových patogenů infekcí rohovitých struktur.
Kvasinkové houby Candida spp. zástupci normální lidské mikroflóry. Evropské studie ukazují, že kandidová infekce způsobuje onychomykózu nohou v 5–10 % a rukou ve 40–60 % případů. Onemocnění nastává, když je imunitní systém oslaben a normální složení mikroflóry je narušeno. Kandidová onychomykóza se častěji rozvíjí u lidí trpících diabetes mellitus, obezitou a sníženou funkcí štítné žlázy. U kandidózy předchází poškození nehtových plotének zarudnutí a bolestivost nehtových záhybů. Zánět, změna tvaru a ztluštění hřebenů vedou k oddělení kutikuly od povrchu ploténky. Výsledkem je, že houby vstupují do nehtové matrice a odtud pronikají do destičky a nehtového lůžka. Onychomykóza kombinovaná s paronychií je také pozorována u nedermatofytních infekcí, například streptokoků.
Je známo více než 40 druhů plísňových hub, původců onychomykózy. Některé z nich jsou obyvatelé půdy, vyskytují se všude v životním prostředí a ovlivňují zdravé nehty. Ale častěji se infikují již změněné nehtové ploténky. Tyto změny mohou být způsobeny dermatofyty nebo vznikají jako důsledek některého z četných degenerativních procesů vedoucích k deformaci a hlavně narušení mikrostruktury jak nehtového lůžka, tak nehtu samotného.
Na nohou se obvykle objevuje onychomykóza způsobená plísní. Klinický obraz může navenek odpovídat změnám různých dermatóz, například psoriázy, což vede k diagnostickým chybám a neúčinné léčbě. Proto je nutné provést laboratorní testy. Postižená část nehtové ploténky se ošetří speciálními roztoky a vyšetří se pomocí mikroskopu. Diagnóza je potvrzena, když jsou detekována vlákna mycelia patogenní houby. Typ patogenu se určuje pěstováním houbové kultury na živném médiu.
Onychomykóza spontánně nezmizí. Pokud se neléčí, infekce může rychle začít postihovat nehty jeden po druhém. K léčbě se používají speciální externí a systémová (perorální) antimykotika.
Léčba plísňových infekcí nehtů
Podle údajů roste nehtová ploténka na rukou o 2-4,5 mm za měsíc a na nohou jeden a půlkrát pomaleji. Kompletní nehtová ploténka na rukou může vyrůst za 4-5 měsíců a na nohou za 11-17. Nehty na různých prstech rostou různou rychlostí; nehty velkých prstů rostou déle než ostatní. Vzhledem k tomu, že nehty rostou pomalu, není třeba se při analýze účinnosti léčby zaměřovat na vnější stav nehtů; dosažený výsledek lze stanovit až po obdržení výsledků mikroskopických testů a kultivace. Systémová antimykotika by se neměla používat více, než je doporučeno v pokynech, pokud jsou výsledky kultivace nebo mikroskopie negativní. V opačném případě můžete buď pokračovat v léčbě, nebo změnit antibiotikum. Externí terapie vytváří na povrchu nehtu ochrannou vrstvu s vysokou koncentrací antimykotika. Hlavní výhodou lokální terapie je bezpečnost, absence toxických a vedlejších účinků.
Nevýhodou lokální externí terapie je skutečnost, že se lék ne vždy dostane k původci infekce - houbě, která se nachází v nehtové ploténce a matrici. Pro zničení patogenu je nehtová deska odstraněna nebo jsou předepsány léky na její změkčení. Léky používané externě, například laky, mohou být účinné pouze v raných stádiích. Používají se mnoho měsíců. Při poškození matrice nehtu je lokální léčba onychomykózy neúčinná. Pacienti navíc ne vždy systematicky dodržují pokyny lékaře. Pokud je postižena většina nehtů, měla by být předepsána systémová činidla.
Při systémovém přístupu k léčbě budou léky pronikat krví na povrch nehtů. Mnohé z nich se hromadí v matrici a zůstávají tam i po ukončení léčby. Limitací systémové terapie je rozvoj vedlejších a toxických účinků, například hepatitidy, spojených s dlouhodobým, měsíce trvajícím užíváním léků. Systémová terapie se nedoporučuje těhotným a kojícím ženám, lidem s onemocněním jater nebo alergií na léky. V současné době se objevily moderní antimykotika a progresivní způsoby jejich použití, takže riziko nežádoucích účinků a toxických reakcí se výrazně snížilo. I když případy neúčinné terapie přetrvávají. Častěji jsou spojeny se současnou infekcí nehtové ploténky různými druhy patogenních plísní, nedostatečnou koncentrací léku v nehtové ploténce (z důvodu zhoršené absorpce léku v gastrointestinálním traktu pacienta, cukrovkou, obezitou, špatným průtokem krve v končetinách) nebo nedodržováním lékového režimu pacientem.
Při výběru léčby, systémové nebo lokální, je důležité vzít v úvahu všechna souběžná onemocnění, odolnost těla, stav cév končetin a metabolické vlastnosti. Bez nápravy vaší celkové pohody je velmi obtížné dosáhnout rychlých a kvalitních výsledků v léčbě onychomykózy a vyhnout se relapsům a reinfekcím.
Pro snížení výskytu onychomykózy je nutné provádět včasnou léčbu plísňových onemocnění kůže, nenosit cizí obuv, hlídat hygienu pokožky nohou, pravidelně navštěvovat sprchy v tělocvičnách, bazénech a podobných zařízeních a používat lokální antimykotika. Je nutné udržovat společné prostory v čistotě, stejně jako provádět preventivní prohlídky personálu a návštěvníků. V místnostech pro manikúru a pedikúru není možné obsluhovat a tím méně léčit pacienty s onychomykózou. Vybavení nezbytné pro práci s klienty by mělo být sterilizováno a v co největší míře by měly být používány jednorázové materiály.


















